Пневмонія запалення легенів симптоми. Симптоми запалення легенів або пневмонія. Основні форми пневмоній
Сайт надає довідкову інформацію. Адекватна діагностика і лікування хвороби можливі під наглядом сумлінного лікаря.
Захворюваність пневмоніями у дітей першого року життя становить 15-20 на 1000 дітей, старше 3 років 5-6 на 1000, у дорослих 10-13 на 1000 дорослого населення. Велика частота пневмоній у дітей раннього віку пов'язана з анатомо-фізіологічними особливостями органів дихання.
Рентгенографія, як це дешеве і широко доступне обстеження, зазвичай запитується для підтвердження діагнозу. Альвеоли, заповнені секрецією, виглядають як біла пляма на рентгенограмі грудної клітини. Кількість крові пацієнта велике в кількості лейкоцитів, типових для бактеріальних інфекцій. У більш важких пацієнтів, яким потрібна госпіталізація, зазвичай робиться спроба ідентифікувати бактерію, відповідальну за пневмонію, шляхом скринінгу бактерій в крові або у власній мокроті пацієнта.
Яке лікування пневмонії?
В особливих випадках може знадобитися збір виділень безпосередньо з легких через бронхоскопію. Лікування пневмонії залежить від причини, тобто від того, викликана вона вірусом, бактерією або грибком. Тому для різних випадків ми маємо такі методи лікування.
Анатомія і фізіологія легких
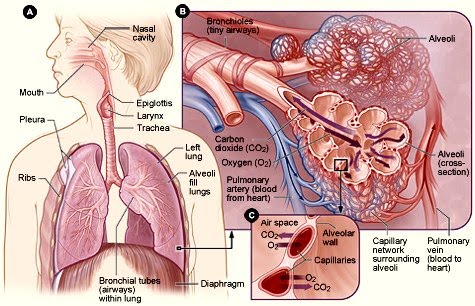 Пневмонія - це дуже серйозне захворювання і щоб краще зрозуміти, що ж відбувається в легенях і в організмі в цілому, звернемося до анатомії і фізіології легенів.
Пневмонія - це дуже серйозне захворювання і щоб краще зрозуміти, що ж відбувається в легенях і в організмі в цілому, звернемося до анатомії і фізіології легенів. Легкі знаходяться в грудній порожнині. Кожне легке поділяють на частини (сегменти), праве легке складається з трьох сегментів, ліва легеня з двох, так як прилягає до серця, тому й обсяг у лівої легені менше ніж у правого приблизно на 10%.
- Вірусні антивірусні препарати, відпочинок, споживання важкої рідини.
- Бактеріальні антибактеріальні препарати.
- Грибкові протигрибкові препарати.
Лікування бактеріальної пневмонії проводиться з використанням антибіотиків не менше 8 днів. Зазвичай через 3 дня поліпшення вже відзначаються, але лікування завжди слід доводити до кінця. Спалах на рівні спільноти можна лікувати оральними антибіотиками, проте у тих, хто розвивається погано, потрібна госпіталізація і внутрішньовенні антибіотики.
Легке складається з бронхіального дерева і альвеол. Бронхіальне дерево в свою чергу складається з бронхів. Бронхи бувають різної величини (калібру). Розгалуження бронхів від великого калібру до більш дрібним бронхах, аж до термінальних бронхіол і є так зване бронхіальне дерево. Воно служить для проведення повітря при вдиху і видиху.
Які антибіотики використовуються в лікуванні пневмонії?
Основними антибіотиками, використовуваними в співтоваристві для боротьби з пневмонією, для продажу в аптеках, є. Амоксицилін з клавуланової кислотою, азитроміцином, кларитроміцином, цефтріаксоном, левофлоксацином, моксифлоксацином. Пневмонії можуть легко призвести до виникнення дуже серйозного сепсису і важливою причиною смерті у пацієнтів похилого віку і пацієнтів з ослабленим імунітетом.
Це вказується у дітей і людей старше 50 років, але це не запобігає пневмонію, викликану іншими бактеріями. Існують дві пневмококові вакцини. Пневмонія, менінгіт, сепсис. . Ефект вакцини проявляється через дві-три тижні після її застосування і триває як мінімум 5 років, до 10 років. У дітей тривалість роботи може бути меншою, особливо у дітей із захворюваннями нирок, спадкової гемолітичної анемією або у яких немає селезінки, ефект від вакцини може тривати від 3 до 5 років.
Бронхіоли все зменшуючись в діаметрі, переходять в дихальні бронхіоли і в кінцевому підсумку закінчуються альвеолярними мішечками. Стінки альвеол дуже добре кровоснабжая, що дозволяє здійснювати газообмін.
Альвеоли зсередини покриті особливою речовиною (сурфактантом). Він служить для захисту від мікробів, перешкоджає спадання легені, бере участь у виведенні мікробів і мікроскопічної пилу.
Менінгіт, сепсис або бактериемия, пневмонія, інфекції вуха. . Пневмонія - серйозне, небезпечне для життя захворювання, якого можна уникнути за допомогою правильної інформації та уваги до простих симптомів, які можуть бути встановлені повільно і довго, наприклад, постійний кашель, втома і м'яка лихоманка. Часто, оскільки ці симптоми мають помірну інтенсивність, пацієнту дозволено тягнути час, не звертаючись до лікаря. Тільки коли з'являються найсерйозніші симптоми, такі як біль в грудній клітці і утруднене дихання, пацієнт визнає, що з його здоров'ям може трапитися щось серйозне!
Особливості органів дихання у дітей раннього віку
1. Гортань, трахея і бронхи у грудних дітей вузькі. Це призводить до затримки мокротиння в дихальних шляхах і розмноженні в них мікроорганізмів.2. У новонароджених горизонтальне положення ребер і недостатньо розвинені міжреберні м'язи. Діти в цьому віці довго знаходяться в горизонтальному положенні, що призводить до застою кровообігу.
У той час відновлення відбувається набагато повільніше і складніше, і ризик серйозних і постійних ускладнень стає все більш значним. Чи не особливо бентежать, якщо ви піддаєтеся ризику або страждаєте хронічною хворобою, А ваша імунна система є крихкою. Зверніть увагу на знаки і зверніться до лікаря за аускультацией, якщо у вас є питання.
Ознаки пневмонії можуть вводити в оману
Зазвичай пневмонія проявляється в звичайних ознаках інфекції та запальної реакції, таких як лихоманка, і особливо легеневих симптомах. Але він може приймати різні форми в залежності від залученого зародка і людей. Типова пневмонія - пневмонія, пов'язана з викликаної бактерією. У цьому випадку поява симптомів часто буває різким, з дуже високою втомою, зазвичай високою температурою, ознобом, болем у грудях, іноді труднощами дихання. Клінічний огляд важливий для діагностики. Аускультація зі стетоскопом дозволяє чути локалізований тріск, під час і перкусію пальців, щоб сприймати нудний звук, відповідний заміні повітря виділеннями в інфекційному центрі.
3. Недосконала нервова регуляція дихальної мускулатури, що призводить до дихальної недостатності.
Основні форми пневмоній
Так само, в залежності від залучення легких виділяють односторонню (коли запалене одну легеню) і двосторонню (коли обидва легких залучені в процес).
причини пневмонії
 Пневмонія - це інфекційне захворювання, Яке викликається різними мікроорганізмами.
Пневмонія - це інфекційне захворювання, Яке викликається різними мікроорганізмами. За даними багатьох учених, у 50% всіх хворих на пневмонію причина залишається невідомою.
Іноді симптоми менш наводять на роздуми, лихоманка може бути легкою або навіть заміненої гіпотермією і може бути відсутнім. Це особливо характерно для маленьких дітей, у яких часто є травні, а не легеневі симптоми, і у літніх людей, які можуть бути на передньому краї ознак замішання або зневоднення. Вірусні пневмонії зазвичай мають більш поступовий початок, що призводить до зниження лихоманки і часто пов'язане з назофарингитом.
Гігієна, режим і харчування при пневмонії
Рентген грудної клітини необхідний для діагностики. Однак постріл може бути нормальним протягом перших сорока восьми годин. Характерним чином бактеріальної пневмонії є непрозорість, щільна, чітко визначена, що займає більш-менш важливу частину легені. Цей аспект спостерігається, зокрема, в пневмококової пневмонії. Він відображає накопичення секретів у всій або частини частки або декількох часток. Іноді, однак, рентгенографія менш характерна, з більш поганими і більш розмитими помутніннями.
Збудники пневмоній в ранньому дитячому віці є найчастіше стафілокок, мікоплазма, мікровірусів, аденовіруси.
Найнебезпечніше змішана вірусно-мікробне інфекція. Віруси вражають слизову дихальних шляхів і відкривають доступ мікробної флори, яка обтяжує прояви пневмонії.
Хочеться відзначити і інші причини пневмонії
Для наших передплатників стаття складається з 6 сторінок. Близький Схід, являє собою важку патологію, що характеризується гострою пневмонією та нирковою недостатністю. Рівень смертності серед людей, які показали клінічні ознаки, становить близько 50%.
Охолодження завжди грає важливу роль. Інгаляційна пневмонія - це інфекція легкого, викликана вдиханням усних секретів, вмісту шлунка або обох. Хімічний пневмоніт - легеневе роздратування, викликане вдиханням токсичних речовин в легких.
- Симптоми включають кашель і задишку.
- Лікарі роблять діагноз на основі симптомів людини і рентген грудної клітини.
- Лікування та прогноз розрізняються залежно від речовини, яке було відкинуто.
| Фактори ризикудля розвитку пневмоніїсеред дорослих: |
| 1. Постійні стреси, які виснажують організм. 2. Неповноцінне харчування. Недостатнє вживання фруктів, овочів, свіжої риби, нежирного м'яса. 3. Ослаблений імунітет. Призводить до зниження бар'єрних функцій організму. 4. Часті простудні захворювання, що призводять до формування хронічного вогнища інфекції. 5. Куріння. При курінні стінки бронхів і альвеол покриваються різними шкідливими речовинами, не даючи сурфактанту і іншим структурам легкого нормально працювати. 6. Зловживання алкогольними напоями. 7. Хронічні захворювання. Особливо пієлонефрит, серцева недостатність, ішемічна хвороба серця. |
Симптоми пневмонії (прояви)
Початок захворювання може бути як поступовим, так і раптовим.
ознаки інтоксикації.
1. Підвищення температури тіла від 37,5 до 39.5 градусів Цельсія.
2. Головний біль різної інтенсивності.
3. Погіршення самопочуття у вигляді млявості або занепокоєння, зниження інтересу до навколишнього, порушення сну, нічне потіння.
Запалення робить легкі більш уразливими для бактеріальної інфекції. Дрібні частинки часто тече або вдихаются в дихальні шляхи з рота. Вони зазвичай усуваються місцевими захисними механізмами перед входом в легені і викликають запальну реакцію або інфекцію. Коли ці частки не видаляються, може розвинутися інгаляційна пневмонія.
Що таке атипова пневмонія?
Речовини, аспірованим з рота і горла, швидше за все містять бактерії, які можуть викликати інфекційну пневмонію. Речовини, аспірованим зі шлунка, зазвичай дуже кислі і можуть серйозно пошкодити легені, навіть до розвитку інфекції. Особи, схильні до особливого ризику зараження пневмонією при вдиханні, включають тих, хто.
з « легеневої симптоматики»Можна відзначити кашель. Його характер на початку сухий, а через деякий час (3-4 дні) стає вологим з виділення рясної мокроти. Зазвичай мокрота іржавого кольору через присутність в ній еритроцитів.
У дітей кашель з іржавою мокротою буває в основному в старшому віці. Кашель виникає в результаті запалення слизової бронхів і трахеї під дією медіаторів запалення, або механічному (мокротою) подразненні.
Набряк заважає нормальній роботі легкого і тому за допомогою кашлю організм намагається, очистити його. Коли кашель триває 3-4 дні, відбувається стійке збільшення тиску в усіх структурах легкого, тому еритроцити переходять з судин в просвіт бронхів, утворюючи разом зі слизом мокроту іржавого кольору.
- Насилу ковтати.
- Отруєні алкоголем або наркотиками.
- Несвідомі через анестезії, седативних засобів або стану.
- Проводили стоматологічні, респіраторні або травні процедури.
- Мали гастроезофагеальний рефлюкс.
Лікарі зазвичай роблять діагноз, заснований на спостереженні за ознаками або симптомами у людей, які мають будь-які з перерахованих вище факторів ризику. Рентгенограма грудної клітини підтверджує діагноз пневмонії. Якщо рентген виявляє аномалію в нижніх легких, більш імовірно, що аспірація задіяна.
Крім кашлю з'являється біль в грудях на стороні пошкодженої легені. Біль зазвичай посилюється при вдиху.
До ознак легеневої недостатності відноситься такі симптоми як: задишка, ціаноз (посиніння) шкірних покривів особливо носогубного трикутника.
Задишка з'являється частіше при великій пневмонії (двосторонній) особливо утруднений вдих. Цей симптом з'являється через виключення з функції ураженої частини легені, що призводить до недостатнього насичення тканин киснем. Чим більше вогнище запалення, тим сильніше задишка.
Ускладнення, які викликає запалення легенів
Лікування вимагає прийому антибіотиків. Якщо людина вдихає більшу частину твердої їжі, лікарі можуть потребувати бронхоскопії, щоб видалити її. Для людей з умовами, що підвищують ризик аспірації, лікарі можуть припинити або зменшити дозу седативних препаратів. Це також може допомогти зменшити ризик аспірації, злегка піднявши голову ліжка і змушуючи людини є продукти з певними текстурами або більш товстими рідинами. Логопед може навчити людину конкретним методам ковтання, щоб ще більше знизити ризик аспірації.
Прискорене дихання, наприклад, у дітей старше року (більше 40 в хвилину) це один з головних ознак запалення легенів. Посиніння носогубного трикутника особливо добре помітно у маленьких дітей (під час годування грудьми), а й дорослі не виняток. Причина цианоза знову-таки в нестачі кисню.
перебіг пневмонії: Тривалість захворювання залежить від ефективності призначеного лікування та реактивності організму. До появи антибіотиків висока температура знижувалася на 7-9 день.
Хімічний пневмоніт є результатом вдихання токсичного продукту в легені. Проблема виникає швидше від роздратування, ніж від інфекції. Зазвичай вдихуваним токсичним продуктом є шлункова кислота. Хімічний пневмоніт може бути результатом вдихання блювотних речовин. Вдихання блювоти може виникати, коли людина рве, поки не повністю прокинувся, що може статися після епілептичного нападу або передозування наркотиків або алкоголю або коли людина прокидатися після анестезії.
Хімічний пневмоніт також може бути викликаний вдиханням проносних масел і вуглеводнів. Раптова задишка і кашель можуть розвиватися через кілька хвилин або навіть через кілька годин. Інші можливі симптоми: лихоманка і піниста рожева мокрота. У менш важких випадках симптоми інгаляційної пневмонії можуть не з'являтися до одного або двох днів після вдихання токсину.
При лікуванні антибіотиками падіння температури може бути в ранні терміни. Поступово стан хворого поліпшується, кашель стає більш вологим.
Якщо інфекція змішана (вірусно-мікробне), захворювання супроводжується ураженням серцево-судинної системи, печінки, нирок.
В цілому, діагностика хімічного пневмоніту очевидна для лікарів відповідно до хронології подій, коли інформація доступна. Може бути корисно рентгенівське випромінювання скрині і вимірювання концентрації кисню в зразку крові. Коли діагноз залишається неоднозначним, лікарі іноді використовують бронхоскопію.
Лікування складається з кисневої терапії та, при необхідності, тимчасової допомоги респіратором за допомогою трубки, вміщеній в горло. Аспірація в трахеї може бути використана для виділення секретів дихальних шляхів і вдихається харчових частинок. Бронхоскопія також може бути використана для цієї мети.
діагностика пневмонії

Якщо ви підозрюєте що у вас пневмонія, потрібно обов'язково звернутися до лікаря (терапевта або педіатра) .Без медичного обстеження виставити діагноз пневмонії неможливо.
Що ж вас чекає у лікаря?
| 1. | Бесіда з лікарем | На прийомі лікар розпитає вас про скарги і різного роду фактори, які могли викликати захворювання. |
| 2. | Огляд грудної клітки | Для цього вас попросять роздягнутися до пояса. Лікар огляне грудну клітку, особливо рівномірність участі її в диханні. При пневмонії уражена сторона часто відстає при диханні від здорової сторони. |
| 3. | простукування легких | перкусіянеобхідна для діагностики пневмонії і локалізації уражених областей. При перкусії проводиться пальцеве простукування грудної клітини в проекції легкого. У нормі звук при простукуванні дзвінкий як коробчатий (через наявність повітря) при пневмонії звук притуплені і укорочений, так як замість повітря в легені накопичується патологічна рідина звана ексудатом. |
| 4. | вислуховування легень | Аускультація (Вислуховування легкого) проводиться за допомогою спеціального приладу названого стетофонедоскопом. Цей простий прилад складається з системи пластикових трубок і мембрани, яка підсилює звук. У нормі чути чистий легеневої звук, тобто звук нормального дихання. Якщо ж в легенях присутній запальний процес, то диханню заважає ексудат і з'являється звук утрудненого, ослабленого дихання і різного роду хрипи. |
| 5. | Лабораторні дослідження | Загальний аналіз крові: Де буде підвищення кількості лейкоцитів - клітин відповідають за наявність запалення, і підвищене ШОЕ то ж, як показник запалення. Загальний аналіз сечі: здійснюється, щоб виключити інфекційний процес на рівні нирок. Аналіз мокротиння при відкашлювання: щоб встановити, який мікроб викликав захворювання, а також скорегувати лікування. |
| 6. | інструментальні дослідження | рентгенологічне дослідження Що б зрозуміти в якій області легкого знаходиться вогнище запалення, якого він розміру, а також наявність або відсутність можливих ускладнень (Абсцес). На рентгенівському знімку доктор бачить на тлі темного кольору легких світла пляма назване в рентгенології просвітлення. Це просвітлення і є вогнище запалення. бронхоскопія |
Бувають захворювання схожі за симптомами на пневмонію. Це такі захворювання як гострий бронхіт, плеврит, туберкульоз і щоб правильно поставити діагноз, а потім і вилікувати, лікар всім хворим з підозрою на пневмонію призначає рентгенологічне дослідження грудної клітини.
У дітей рентгенологічні зміни характерні для пневмонії можуть розвинутися до появи симптомів пневмонії (хрипи, ослаблене дихання). У дітей при ураженні нижньої частки легкого доводиться диференціювати пневмонію навіть з апендицитом (діти скаржаться на болі в області живота).
Пневмонія на знімку
ефективне лікування пневмонії
Гігієна, режим і харчування при пневмонії
1. Рекомендується постільний режим протягом всього гострого періоду.Діти перших місяців життя укладаються в положенні півоберту для попередження захлёбиванія блювотними масами. Сповивання грудної клітини не допускається. При задишці слід забезпечити правильне положення дитини в ліжку з піднятою верхньої частини тулуба.
Коли стан дитини поліпшується, слід частіше міняти положення дитини в ліжку і брати його на руки
2. Раціональне харчування: Збільшення споживаної рідини 1.5-2.0 літра на добу, бажано теплою. Можна використовувати морси, соки, чай з лимоном. Не вживати жирну їжу (свинина, гусак, качка), кондитерські вироби (торти, тістечка). Солодке підсилює запальні і алергічні процеси.
3. Очищення дихальних шляхів від мокроти, Шляхом відхаркування.
У дітей до року очищення дихальних шляхів від слизу і мокротиння в домашніх умовах проводиться мамою (порожнину рота очищається серветкою). У відділенні проводять відсмоктування слизу і мокротиння електровідсмоктуванням з ротової порожнини і носоглотки.
4. Регулярне провітрювання і вологе прибирання в кімнаті, При відсутності в кімнаті хворого.
При температурі повітря на вулиці більше 20 градусів в кімнаті постійно має бути відкрито вікно. При більш низькій температурі на вулиці, кімнату провітрюють не менше 4 разів на день, так щоб за 20-30 хвилин температура в кімнаті знижувалася на 2 градуси.
Взимку, щоб уникнути швидкого охолодження кімнати кватирку закривають марлею.
Які медикаменти застосовуються при пневмонії?
Основний вид лікування пневмонії це медикаментозне. Воно спрямоване на боротьбу з інфекцією.У гострий період пневмонії це лікування антибіотиками.
Найчастіше використовуються антибіотики широкого спектру дії. Вибір групи антибіотиків та шляхи їх введення (всередину, внутрішньом'язово, внутрішньовенно) залежить від тяжкості пневмонії.
при легкій формі пневмонії, як правило, застосовують антибіотики в таблетованій формі і в формі внутрішньом'язових ін'єкцій. Використовуються такі препарати як: Амоксицилін 1.0-3.0 грама в добу в 3 прийоми (всередину), цефотаксим 1-2 грами через кожні 6 годин внутрішньом'язово.
Лікування пневмонії в легкій формі можлива в домашніх умовах, але під обов'язковим контролем лікаря.
Важкі форми пневмоній лікується в лікарні у відділенні пульмонології. Антибіотики в стаціонарі вводяться або внутрішньом'язово або внутрішньовенно.
Тривалість застосування антибіотиків повинна становити не менше 7 днів (на розсуд лікаря)
Кратність введення і дозування так само підбираються індивідуально. Як приклад наводимо стандартні схеми застосування препаратів.
Цефазолін 0.5-1.0 грам внутрішньовенно 3-4 рази на день.
Цефепім 0.5-1.0 грам внутрішньовенно 2 рази на день.
На 3-4 день прийому антибіотиків (або одночасно з початком прийому антибактеріальних препаратів) призначається протигрибковий препарат (флуконазол 150 мг 1 таблетку), для профілактики грибкової інфекції.
Антибіотик знищує не тільки патогенну (що викликає хворобу) флору, але і природну (захисну) флору організму. Тому може виникнути грибкова інфекція, Або кишковий дисбактеріоз. Тому прояв дисбактеріозу кишечника може проявлятися рідким стільцем, Здуттям живота. Це стану лікується такими препаратами як біфіформ, СУБТ після закінчення курсу антибіотиків.
При застосуванні антибіотиків також необхідний прийом вітамінів C і групи B в лікувальних дозах. Також призначаються відхаркувальні і розріджують мокротиння препарати.
При нормалізації температури призначається фізіопроцедури (УВЧ) для поліпшення розсмоктування вогнища запалення. Після закінчення УВЧ проводять 10-15 сеансів електрофорезу з йодидом калію, платіфілін, лидазой.
Фітотерапія при пневмонії
Лікування травами застосовується в гострому періоді. Використовують збори з відхаркувальну дію (корінь оману, корінь солодки, шавлія, мати-й-мачуха, чебрець, багно репешок) і протизапальну дію (ісландський мох, листя берези, звіробій).Ці рослини змішують в рівних частинах, розтирають і 1 столову ложку збору заливають 1 склянкою окропу, томят 10-20 хвилин (кипляча лазня), настоюють протягом 1 години, п'ють по 1 столовій ложці 4-5 разів на день.
фізіотерапія обов'язкова частина лікування хворих з гострою пневмонією. Після нормалізації температури тіла можна призначати короткохвильову діатермія, електричне поле УВЧ. Після закінчення курсу УВЧ проводять 10-15 сеансів електрофорезу з калій йодом і лидазой.
Адекватне лікування пневмонії можливо тільки під контролем лікаря!
Лікувальна фізкультура при пневмонії
 Зазвичай починають масаж грудної клітини та гімнастику відразу ж після нормалізації температури. Завданнями ЛФК при пневмонії є:
Зазвичай починають масаж грудної клітини та гімнастику відразу ж після нормалізації температури. Завданнями ЛФК при пневмонії є: 1. Зміцнення загального стану хворого
2. Поліпшення лімфо - і кровообігу
3. Попередження формування плевральних спайок
4. Зміцнення серцевого м'яза
У вихідному положенні лежачи 2-3 рази на день проробляють дихальні вправи з найпростішими рухами кінцівок. Потім включають повільні повороти тулуба і нахили тулуба. Тривалість занять не більше 12-15 хвилин.
Для дітей дошкільного віку використовується гімнастика частково по ігровій методиці. Наприклад, ходьба в різних варіантах. Використовуючи розповідь «прогулянка по лісі» - мисливця, зайчика, клишоногого ведмедя. Дихальні вправи (каша кипить, дроворуб, м'ячик лопнув). Дренажні вправи - з положення, стоячи на четвереньках і лежачи на боці (кішечка сердиться і добра). Вправи для м'язів грудної клітки (млин, крильця). Закінчується ходьбою з поступовим уповільненням.
Щоб остаточно вас переконати, що лікування потрібно проводити під контролем лікаря приведу кілька можливих ускладненьпневмонії.
Абсцес (накопичення гною в легкому), який, до речі, лікується хірургічною операцією.
Набряк легенів - який, якщо вчасно не вжити заходів, може привести до смерті.
Сепсис (потрапляння мікробів в кров) і відповідно розповсюдження інфекції по всьому організму.
профілактика пневмонії
 сама найкраща профілактика це ведення раціонального способу життя:
сама найкраща профілактика це ведення раціонального способу життя: - Правильне харчування (фрукти овочі, соки), прогулянки на свіжому повітрі, щоб уникнути стресів.
- У зимовий і весняний час щоб уникнути зниження імунітету можна приймати комплекс полівітамінів, наприклад, Вітрум.
- Відмова від куріння.
- Лікування хронічних захворювань, помірне вживання алкоголю.
- Для дітей важливо виняток пасивного куріння, консультації у лікаря отоларинголога, якщо дитина часто хворіє на простудні захворювання, своєчасне лікування рахіту, анемії.
Дихальні вправи по техніці йога для профілактики захворювань дихальної системи
1. Встати прямо. Витягнути руки вперед. Глибокий вдих і на затримці руки в сторони і вперед кілька разів. Руки опустити, енергійно видихнути відкритим ротом.2. Встати прямо. Руки вперед. Вдих: на витримці махати руками, як млин. Енергійний видих відкритим ротом.
3. Встати прямо. Взяти себе за плечі кінчиками пальців. На витримці вдиху з'єднати лікті на грудях і широко розвести кілька разів. Енергійний видих широко відкритим ротом.
4. Встати прямо. Вдихнути трьома енергійними поступовими вдохамі- ступенями. На першій третині витягнути руки вперед, на другий в сторони, на рівні плечей, на третій-вгору. З силою видихнути, широко відкривши рот.
5. Встати прямо. Вдихнути, піднявшись на шкарпетки. Затримати дихання, стоячи на носках. Повільний видих через ніс, опускаючись на п'яти.
6. Встати прямо. На вдиху піднятися на носки. Видихаючи, сісти. Потім встати.

Як проявляється пневмонія у дітей?
 Пневмонія у дітей проявляється по-різному, в залежності від площі запального процесу і інфекційного агента ( мікроорганізму, що викликав запалення).
Пневмонія у дітей проявляється по-різному, в залежності від площі запального процесу і інфекційного агента ( мікроорганізму, що викликав запалення).Зазвичай розвиток пневмонії відбувається на тлі гострих дихальних інфекцій, таких як бронхіт ( запалення слизової оболонки бронхів), Ларинготрахеїт ( запалення слизової оболонки гортані і трахеї), Ангіна. При цьому симптоми пневмонії накладаються на картину первинного захворювання.
У більшості випадків пневмонія у дітей проявляється у вигляді трьох основних синдромів.
Головними синдромами пневмонії у дітей є:
- загальний інтоксикаційний синдром;
- синдром специфічного запалення легеневої тканини;
- синдром дихальної недостатності.
Запалення легеневої тканини на невеликій площі рідко викликає виражені симптоми інтоксикаційного синдрому. Однак, коли в процес залучені кілька сегментів легких або цілі частки, ознаки інтоксикації виступають на перший план.
Діти малого віку, які не можуть висловити свої скарги, стають вередливими або апатичними.
Ознаками загального інтоксикаційного синдрому є:
- підвищена температура тіла;
- прискорений пульс ( більше 110 - 120 ударів в хвилину для дітей дошкільного віку, більше 90 ударів в хвилину для дітей старше 7 років);
- втома;
- швидка стомлюваність;
- сонливість;
- блідість шкірних покривів;
- знижений апетит аж до відмови від їжі;
- рідко пітливість;
- рідко блювота.
Синдром специфічного запалення легеневої тканини
Найбільш характерними ознаками пневмонії у дітей є ознаки, що вказують на органічне ураження легень, інфекцію і запалення.
Ознаками специфічного запалення легеневої тканини при пневмонії є:
- кашель;
- больовий синдром;
- аускультативні зміни;
- рентгенологічні ознаки;
- відхилення від норм в гемолейкограмме ( загалом аналізі крові).
Зазвичай пневмонія у дітей проходить без хворобливих відчуттів. Больові відчуття у вигляді ниючих болів в животі можуть з'явитися при ураженні нижніх сегментів легень.
Коли запальний процес з легких переходить на плевру ( оболонку легенів), Діти скаржаться на болі в грудях при диханні. Біль особливо посилюється при спробах глибоко вдихнути і при кашлі.
На рентгенограмах при пневмонії у дітей відзначаються більш темні ділянки легеневої тканини, які відповідають ураженим зонам легких. Ділянки можуть охоплювати кілька сегментів або цілі частки. В загальному аналізі крові при пневмонії спостерігається підвищений рівень лейкоцитів за рахунок нейтрофілів ( лейкоцитів з гранулами) І підвищення ШОЕ ( швидкості осідання еритроцитів).
Синдром дихальної недостатності
В результаті ураження легеневої тканини при пневмонії зменшується площа «дихаючої» поверхні легенів. В результаті цього у дітей з'являється синдром дихальної недостатності. Чим менша дитина, тим швидше у нього розвивається дихальна недостатність. На вираженість цього синдрому також впливають супутні патології. Так, якщо дитина слабка і часто хворіє, то симптоми дихальної недостатності будуть швидко наростати.
Ознаками дихальної недостатності при пневмонії є:
- задишка;
- тахіпное ( почастішання дихальних рухів);
- утруднений вдих;
- рухливість крил носа при диханні;
- ціаноз ( синюшна забарвлення) Носогубного трикутника.
При пневмоніях у дітей відзначається утруднене, неритмічне дихання. Спроби глибокого вдиху супроводжуються великими зусиллями із залученням усіх груп м'язів грудної клітки. Під час дихання у дітей можна побачити втягнення шкіри в подреберной або надключичній області, а також в проміжках між ребрами.
Під час вдиху спостерігається рухливість крил носа. Дитина ніби намагається вдихнути більше повітря, роздувши крила носа. Це ще одна відмінна ознака, який говорить про дихальну недостатність.
У чому особливості пневмонії у новонароджених дітей?
 Пневмонія у новонароджених дітей характеризується рядом особливостей. В першу чергу, це дуже швидко наростаюча симптоматика. Якщо у дорослих в клініці захворювання можна умовно виділити стадії, то для пневмонії новонароджених характерно майже блискавичне перебіг. Захворювання прогресує не по днях, а по годинах, швидко наростає дихальна недостатність.
Пневмонія у новонароджених дітей характеризується рядом особливостей. В першу чергу, це дуже швидко наростаюча симптоматика. Якщо у дорослих в клініці захворювання можна умовно виділити стадії, то для пневмонії новонароджених характерно майже блискавичне перебіг. Захворювання прогресує не по днях, а по годинах, швидко наростає дихальна недостатність. Ще однією особливістю пневмонії у новонароджених є переважання симптомів загальної інтоксикації. Так, якщо у дорослих пневмонія більшою проявляється легеневими симптомами ( кашлем, задишкою), То у новонароджених переважає інтоксикаційний синдром ( відмова від годування, судоми, блювота).
Пневмонія у новонароджених дітей може мати такі прояви:
- відмова від годування грудьми;
- часті відрижки і блювота;
- задишка або стогнуть дихання;
- судоми;
- втрата свідомості.
У новонароджених відразу з'являються ознаки дихальної недостатності. При цьому стані в організм дитини надходить недостатня кількість кисню, а тканини організму починають відчувати кисневе голодування. Тому шкірні покриви дитини набувають синюшного відтінку. Першими починають синіти шкірні покриви обличчя. Дихання стає поверхневим, переривчастим і частим. Частота дихальних екскурсій досягає 80 - 100 в хвилину при нормі 40 - 60 в хвилину. При цьому діти як би стогнуть. Ритм дихання також переривається, а на губах у дітей нерідко з'являється піниста слина. На тлі температури більше ніж у половині випадків виникають судоми. Так звані фебрильні судоми виникають на висоті температури і носять клонический або тонічний характер. Свідомість дітей в такі моменти рідко збережено. Часто воно сплутана, діти при цьому сонні і мляві.
Ще однією відмінністю пневмоній у новонароджених є наявність так званої внутрішньоутробної пневмонії. Внутрішньоутробна пневмонія - це та, яка розвинулася у дитини, коли він перебував ще в утробі матері. Причиною тому можуть бути різні інфекції, які перенесла жінка під час вагітності. Також внутрішньоутробна пневмонія характерна для недоношених дітей. Ця пневмонія проявляється відразу після народження дитини і характеризується низкою симптомів.
Внутрішньоутробна пневмонія у новонародженої дитини може мати такі особливості:
- перший крик дитини слабкий або ж зовсім відсутня;
- шкірні покриви немовляти синюватого відтінку;
- дихання шумне, з множинними вологими хрипами;
- зниження всіх рефлексів, дитина слабо реагує на подразники;
- дитина не бере груди;
- можлива набряклість кінцівок.
Внутрішньоутробна пневмонія у новонароджених найчастіше буває викликана бактеріальною флорою. Це можуть бути пептострептококки, бактероїди, кишкова паличка, але найчастіше це стрептококи групи В. У дітей після півроку пневмонія розвивається на тлі вірусної інфекції. Так, спочатку розвивається вірусна інфекція ( наприклад, грип), До якої згодом приєднуються бактерії.
Найбільш часто зустрічаються збудники пневмонії у дітей першого року життя
Для дітей першого місяця життя ( тобто для новонароджених) Характерно розвиток дрібновогнищевих пневмоній або ж бронхопневмоній. На рентгенограмі така пневмонія виглядає у вигляді невеликих вогнищ, які можуть бути в межах одного легкого або ж двох. Одностороння дрібновогнищевий пневмонія характерна для доношених дітей і відрізняється вона відносно доброякісним перебігом. Двостороння бронхопневмонія відрізняється злоякісним перебігом і в основному зустрічається у передчасно народжених дітей.
Для новонароджених дітей характерні такі форми пневмонії:
- дрібновогнищевий пневмонія - на рентгенологічних знімках дрібні зони потемніння ( на плівці виглядають білим кольором);
- сегментарна пневмонія - вогнище запалення займає один і більше сегментів легені;
- інтерстиціальна пневмонія - уражаються самі альвеоли, а інтерстиціальна тканина між ними.
Яка температура може бути при пневмонії?
 З огляду на, що пневмонія - це гостре запалення легеневої тканини, то для неї характерне підвищення температури. Підвищена температура ( вище 36,6 градуса) - є проявом синдрому загальної інтоксикації. Причиною високої температури є дія жаровизивающіх речовин ( пирогенов). Ці речовини синтезуються або патогенними бактеріями, або самим організмом.
З огляду на, що пневмонія - це гостре запалення легеневої тканини, то для неї характерне підвищення температури. Підвищена температура ( вище 36,6 градуса) - є проявом синдрому загальної інтоксикації. Причиною високої температури є дія жаровизивающіх речовин ( пирогенов). Ці речовини синтезуються або патогенними бактеріями, або самим організмом. Характер температури залежить від форми пневмонії, від ступеня реактивності організму і, звичайно ж, від віку пацієнта.
| Тип пневмонії | характер температури |
| крупозна пневмонія |
|
| сегментарна пневмонія |
|
| інтерстиціальна пневмонія |
|
| Пневмонія вірусного походження |
|
| Пневмонія у ВІЛ-інфікованих людей |
|
| Госпітальна пневмонія
(та, яка розвивається протягом 48 годин після перебування в стаціонарі) |
|
| Пневмонія у людей, хворих на цукровий діабет. |
|
| Внутрішньоутробна пневмонія недоношених дітей |
|
| Ранні неонатальні пневмонії
(ті, які розвиваються протягом перших тижнів життя) |
|
Температура є дзеркалом імунної системи людини. Чим слабкіше у людини імунітет, тим атипичнее у нього температура. На характер температури впливають супутні захворювання, а також прийом медикаментів. Буває так, що при вірусної пневмонії людина самостійно починаєте приймати антибіотики. Оскільки антибактеріальні препарати неефективні в цьому випадку, то температура продовжує триматися тривалий час.
Як протікає пневмонія, викликана клебсиеллой?
 Пневмонія, викликана клебсиеллой, протікає набагато важче, ніж інші види бактеріальних пневмоній. Її симптоматика схожа з ознаками пневмонії, викликаної пневмококами, однак, вона більш виражена.
Пневмонія, викликана клебсиеллой, протікає набагато важче, ніж інші види бактеріальних пневмоній. Її симптоматика схожа з ознаками пневмонії, викликаної пневмококами, однак, вона більш виражена. Головними синдромами, які домінують в клінічній картині пневмонії, викликаної клебсиеллой, є інтоксикаційний синдром і синдром ураження тканини легенів.
інтоксикаційний синдром
Однією з важливих особливостей клебсіеллезной пневмонії є гостре, раптовий початок за рахунок дії мікробних токсинів на організм людини.
Основними проявами інтоксикаційного синдрому є:
- температура;
- озноб;
- загальна слабкість ;
- підвищена пітливість;
- запаморочення;
- головний біль;
- маячний стан;
- прострація.
Синдром ураження тканини легенів
Клебсієли є досить агресивними по відношенню до легеневої тканини, викликаючи деструкцію ( руйнування) Паренхіми легені. З цієї причини протягом клебсіеллезной пневмонії є особливо тяжким.
Симптомами ураження тканини легенів при пневмонії, викликаної клебсієлами, є:
- кашель;
- мокрота;
- больовий синдром;
- задишка;
- ціаноз ( синюшна забарвлення).
На початкових етапах захворювання пацієнти скаржаться на постійний сухий кашель. Через 2 - 3 дні на тлі високої температури з'являється завзятий продуктивний кашель. Через високу в'язкості мокротиння важко відділяється, і кашель стає болісно-болючим.
мокрота
Мокрота при клебсіеллезной пневмонії містить частинки зруйнованої легеневої тканини, тому вона має червонуватий колір. Її можна порівняти зі смородиновим желе. Іноді в мокроті присутні прожилки крові. Також мокрота має різким специфічним запахом, що нагадує пригоріле м'ясо. На 5 - 6 день від початку захворювання виділяється кров'яниста мокрота у великій кількості.
Больовий синдром
По-перше, з'являються постійні болі в горлі і в загрудинної області через наполегливої \u200b\u200bкашлю. По-друге, з'являються плевральні болю. Запальний процес з легких швидко перекидається на плевральні листки ( оболонки легенів), Які володіють великою кількістю нервових закінчень. Будь-яке роздратування плеври викликає сильні болі в області грудей, особливо в нижніх відділах. Біль посилюється при кашлі, ходьбі, нахилах тулуба.
задишка
Через руйнування легеневої тканини клебсієлами зменшується площа альвеол, які беруть участь в процесі дихання. З цієї причини з'являється задишка. При ураженні декількох часток легенів задишка стає вираженою навіть в стані спокою.
ціаноз
Виражена дихальна недостатність призводить до появи синюшного забарвлення носогубного трикутника ( область, що охоплює ніс і губи). Особливо виражені ці зміни на губах і мовою. Інша частина обличчя стає більш блідою з сіруватим відтінком. Також виділяється синюшна забарвлення шкіри під нігтями.
При особливо тяжкому перебігу клебсіеллезной пневмонії з вираженим інтоксикаційним синдромом нерідко уражаються інші органи і системи. При несвоєчасному лікуванні в 30 - 35 відсотків випадків хвороба закінчується летальним результатом.
У чому особливості перебігу крупозної пневмонії?
 Через особливої \u200b\u200bтяжкості перебігу крупозної пневмонії і особливостей її розвитку цю форму прийнято розглядати як окреме захворювання. При крупозної пневмонії уражається ціла частка легкого, а в крайніх випадках - кілька часткою. Збудником є \u200b\u200bпневмокок. Пневмококк відрізняється особливою патогенностью, через що пневмонія, викликана ним, протікає вкрай важко.
Через особливої \u200b\u200bтяжкості перебігу крупозної пневмонії і особливостей її розвитку цю форму прийнято розглядати як окреме захворювання. При крупозної пневмонії уражається ціла частка легкого, а в крайніх випадках - кілька часткою. Збудником є \u200b\u200bпневмокок. Пневмококк відрізняється особливою патогенностью, через що пневмонія, викликана ним, протікає вкрай важко. Основні особливості перебігу крупозної пневмонії
| Основні характеристики | крупозна пневмонія |
| дебют захворювання | Початок захворювання починається з ознобу і різкого підйому температури до 39 градусів. У крупозноїпневмонії самий різкий дебют захворювання. Поступовий розвиток виключається. |
| Основні симптоми |
|
| Зміни з боку внутрішніх органів |
|
| стадійність захворювання | Патологічний процес крупозноїпневмонії проходить в кілька стадій:
|
| Зміни в крові, сечі, в серцевої діяльності |
|
Необхідно відзначити, що класична крупозна пневмонія в наші дні зустрічається все рідше.
У чому відмінність вірусної пневмонії від бактеріальної?
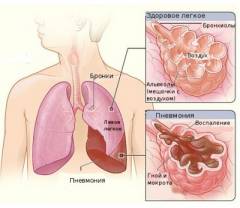 Вірусна пневмонія має ряд особливостей, які відрізняють її від бактеріальної пневмонії. Однак часто вірусна пневмонія ускладнюється бактеріальною інфекцією. У таких випадках діагностика ставати скрутною. «Чистий» вірусна пневмонія більш ніж в 85 відсотків випадків спостерігається у дітей. У дорослих найчастіше діагностується пневмонія змішаного типу - вірусно-бактеріальна.
Вірусна пневмонія має ряд особливостей, які відрізняють її від бактеріальної пневмонії. Однак часто вірусна пневмонія ускладнюється бактеріальною інфекцією. У таких випадках діагностика ставати скрутною. «Чистий» вірусна пневмонія більш ніж в 85 відсотків випадків спостерігається у дітей. У дорослих найчастіше діагностується пневмонія змішаного типу - вірусно-бактеріальна. Відмінності вірусної пневмонії від бактеріальної
| критерій | вірусна пневмонія | бактеріальна пневмонія |
| Контагиозность
(заразність) | Є заразною, як і будь-яке гостре респіраторне вірусне захворювання ( ГРЗ). | В епідеміологічному плані не вважається заразною. |
| Інкубаційний період | Короткий інкубаційний період - від 2 до 5 діб. | Тривалий інкубаційний період - від 3 діб до 2 тижнів. |
| попереднє захворювання | Пневмонія завжди з'являється як ускладнення гострого респіраторного вірусного захворювання, найчастіше в результаті грипу. | Чи не характерно попереднє захворювання. |
| продромальний період | Триває близько 24 годин. Особливо виражений. Основними симптомами є :
| Практично непомітний. |
| початок хвороби | Яскраво виражений дебют хвороби, при якому швидко наростає температура тіла до 39 - 39,5 градусів. | Зазвичай починається поступово, з температурою, яка не перевищує 37,5 - 38 градусів. |
| інтоксикаційний синдром | Слабо виражений. Найбільш частими симптомами загального інтоксикаційного синдрому є:
| Виражений. Найбільш частими симптомами інтоксикаційного синдрому є:
|
| Ознаки ураження легеневої тканини | Симптоми ураження легень слабо виражені на початку хвороби. На перший план виходять симптоми загального нездужання організму. | Легенева симптоматика виражена з перших днів захворювання. |
| кашель | Тривалий час відзначається помірний непродуктивний кашель. Поступово починає виділятися невелика кількість слизового мокротиння. Мокрота має прозорий або білястий колір, без запаху. Іноді в мокроті з'являються прожилки крові. Якщо мокрота стає гнійної, значить, приєдналася бактеріальна інфекція. | Сухий кашель швидко переходить в мокрий. Спочатку виділяється невелика кількість слизового мокротиння. Обсяг мокротиння збільшується, і вона стає слизисто-гнійної. Колір мокротиння може бути різним - зеленуватим, жовтуватим або іржавим з домішкою крові. |
| Ознаки дихальної недостатності | У запущених стадіях хвороби з'являється гостра дихальна недостатність з вираженою задишкою і ціанозом губ, носа і нігтів. | Основними симптомами дихальної недостатності є:
|
| Больовий синдром | Відзначаються помірні болі в грудній клітці. Біль посилюється при кашлі і глибокому вдиху. | У грудях з'являються виражені больові відчуття при кашлі та глибокому вдиху. |
| аускультативні дані
(прослуховування) | Протягом усієї хвороби прослуховується жорстке дихання з рідкісними поодинокими хрипами. | Вислуховується безліч вологих хрипів різного розміру і інтенсивності. Запалення листків плеври вислуховується у вигляді крепітація. |
| рентгенологічні дані | Спостерігається картина інтерстиціальної ( міжклітинної) Пневмонії. Основними характеристиками рентгенівського знімка вірусної пневмонії є:
| Не існує високоспецифічних ознак бактеріальної пневмонії. Основними характеристиками рентгенівського знімка є:
|
| Загальний аналіз крові | Спостерігається зниження числа лейкоцитів ( білих кров'яних тілець). Іноді з'являється лімфоцитоз ( збільшення числа лімфоцитів) І / або моноцитоз ( збільшення числа моноцитів). | Виявляється виражений лейкоцитоз і збільшення швидкості осідання еритроцитів ( ШОЕ). |
| Реакція на антибіотикотерапію | Негативна реакція на антибіотики. Ефективним є противірусна терапія в перші дні хвороби. | позитивна реакція на антибіотики видно з перших днів початку лікування. |
Що таке госпітальна пневмонія?
 внутрішньолікарняна ( синоніми нозокомиальная або госпітальна) Пневмонія - це та пневмонія, яка розвивається протягом 48 - 72 годин ( 2-х або 3-х діб) Після надходження хворого в стаціонар. Цей вид пневмонії виділений в окрему форму, зважаючи на особливості розвитку і вкрай важкого перебігу.
внутрішньолікарняна ( синоніми нозокомиальная або госпітальна) Пневмонія - це та пневмонія, яка розвивається протягом 48 - 72 годин ( 2-х або 3-х діб) Після надходження хворого в стаціонар. Цей вид пневмонії виділений в окрему форму, зважаючи на особливості розвитку і вкрай важкого перебігу. Термін "госпітальна" означає те, що пневмонія викликається бактеріями, що живуть в стінах лікарень. Ці бактерії особливо стійкі і володіють полірезистентністю ( резистентні відразу до декількох препаратів). Також нозокомиальная пневмонія в більшості випадків викликається не одним мікробом, а мікробної асоціацією ( декількома збудниками). Умовно виділяють ранню госпітальну пневмонію і пізню. Рання пневмонія розвивається протягом перших 5 діб з моменту госпіталізації. Пізня госпітальна пневмонія розвивається не раніше шостого дня з моменту потрапляння пацієнта в лікарню.
Таким чином, протягом госпітальної пневмонії ускладнюється і поліморфізмом бактерій, і їх особливою стійкістю до медичних препаратів.
Найбільш часто зустрічаються збудники госпітальної пневмонії
| Назва збудника | характеристика |
| Pseudomonas Aeruginosa | Є найбільш агресивним джерелом інфекції, володіє полірезистентністю. |
| Enterobacteriaceae | Зустрічається дуже часто, також швидко формує резистентність. Часто зустрічається в комбінації з P.aeruginosa. |
| Acinetobacter | Як правило, є джерелом інфекції разом з іншими видами бактерій. Володіє природного резистентністю до багатьох антибактеріальних препаратів. |
| S.Maltophilia | Також має природну резистентністю до більшості антибіотиків. У той же час цей вид бактерій здатний розвивати резистентність на вводяться препарати. |
| S.Aureus | Має здатність мутувати, в результаті чого постійно з'являються нові штами цього виду стафілокока. Різні штами зустрічаються з частотою від 30 до 85 відсотків. |
| Aspergillus Fumigatus | Викликає пневмонію грибкової етіології. Зустрічається набагато рідше, ніж перераховані вище збудники, проте в останні десятиліття відзначається зростання грибкових пневмоній. |
Нозокоміальна пневмонія - це інфекція з високим ризиком летальності. Також з огляду на резистентності до лікування вона часто ускладнюється розвитком дихальної недостатності.
Факторами ризику розвитку нозокоміальної пневмонії є:
- похилий вік ( більше 60 років);
- куріння;
- попередні інфекції, в тому числі і дихальної системи;
- хронічне захворювання ( особливу значимість набуває хронічна обструктивна хвороба легень);
- несвідомий стан з високим ризиком аспірації;
- харчування через зонд;
- тривале горизонтальне положення ( коли пацієнт довго перебуває в лежачому положенні);
- підключення пацієнта до апарату штучної вентиляції легенів.
Симптомами госпітальної пневмонії є:
- температура більш 38,5 градусів;
- кашель з мокротою;
- гнійна мокрота;
- часте поверхневе дихання;
- перебої в диханні;
- зміни з боку крові - може спостерігатися як підвищення числа лейкоцитів ( більше 9x 10 9), Так і їх зниження ( менше 4 x 10 9);
- зниження рівня кисню в крові ( оксигенації) Менше 97 відсотків;
- на рентгенограмі видно нові вогнища запалення.
Що таке атипова пневмонія?
 Атипова пневмонія - це пневмонія, яка викликається нетиповими збудниками і проявляється нетиповими симптомами.
Атипова пневмонія - це пневмонія, яка викликається нетиповими збудниками і проявляється нетиповими симптомами. Якщо типова пневмонія найчастіше викликається пневмококком і його штамами, то збудниками атипової пневмонії можуть бути віруси, найпростіші, грибки.
Симптомами атипової пневмонії є:
- висока лихоманка - більше 38 градусів, а при пневмонії, викликаної легионелла - 40 градусів;
- переважають симптоми загальної інтоксикації, такі як болісні головні болі, м'язові болі;
- стерта легенева симптоматика - помірний, непродуктивний ( без мокротиння) Кашель, а якщо і з'являється мокрота, то її кількість незначна;
- наявність позалегеневих симптомів, властивих збудника ( наприклад, висипу);
- слабко виражені зміни з боку крові - немає лейкоцитозу, який характерний для пневмококової пневмонії.
- на рентгенограмі нетипова картина - немає виражених вогнищ затемнення;
- відсутня реакція на сульфаніламідні препарати.
Особливістю цієї атипової пневмонії також є стерта легенева симптоматика і виражений інтоксикаційний синдром. Також при пневмонії викликаної коронаровірусом, відзначаються множинні зміни з боку внутрішніх органів. Відбувається це, тому що, проникаючи в організм, вірус дуже швидко поширюється в нирки, легені, печінку.
Особливостями атипової вірусної пневмонії або SARS є:
- переважно хворіють дорослі від 25 до 65 років, серед дітей відзначалися поодинокі випадки;
- інкубаційний період триває від 2 до 10 діб;
- шлях передачі інфекції - повітряно-крапельний і фекально-оральний;
- легеневі симптоми з'являються на 5 день, а до цього проявляються симптоми вірусної інтоксикації - озноб, м'язові болі, нудота, блювота, а іноді і діарея ( такий перебіг захворювання може імітувати кишкову інфекцію);
- з боку крові відзначається зниження кількості і лімфоцитів, і тромбоцитів ( що нерідко провокує геморагічний синдром);
- в біохімічному аналізі крові відзначається зростання печінкових ферментів, що відображає ураження печінки вірусом.
- швидко розвиваються такі ускладнення як дистрес-синдром, токсичний шок, гостра дихальна недостатність.
Які існують стадії розвитку пневмонії?
 Існують три стадії розвитку пневмонії, через які проходять всі хворі. Кожна стадія має свої характерні симптоми і клінічні прояви.
Існують три стадії розвитку пневмонії, через які проходять всі хворі. Кожна стадія має свої характерні симптоми і клінічні прояви. Стадіями розвитку пневмонії є:
- стадія початку;
- стадія розпалу;
- стадія вирішення.
Стадія початку запалення легенів
Початок запального процесу в легенях характеризується різким, раптовим погіршенням загального стану хворого на тлі повного здоров'я. Раптові зміни в організмі пояснюються його гиперергической ( надмірної) Реакцією на збудника пневмонії та його токсини.
Першим симптомом захворювання стає субфебрильна температура тіла ( 37 - 37,5 градусів). У перші 24 години вона швидко зростає до відміток в 38 - 39 градусів і більше. Висока температура тіла супроводжується рядом симптомів, викликаних загальною інтоксикацією організму токсинами збудника.
Симптомами загальної інтоксикації організму є:
- головні болі і запаморочення;
- загальна втома;
- швидка стомлюваність;
- прискорене серцебиття ( більше 90 - 95 ударів в хвилину);
- різке зниження працездатності;
- втрата апетиту;
- поява рум'янцю на щоках;
- синюшність носа і губ;
- герпетичні висипання на слизових оболонках губ і носа;
- підвищена пітливість.
Стадія розпалу пневмонії
У стадії розпалу відбувається наростання симптомів загальної інтоксикації організму, а також з'являються ознаки запалення легеневої тканини. Температура тіла тримається на високому рівні і складно піддається лікуванню жарознижувальними препаратами.
Симптомами запалення легенів у стадії розпалу є:
- виражені болі в грудях;
- почастішання дихання;
- кашель;
- виділення мокротиння;
- задишка.
У стадії розпалу зберігається постійний кашель. Через постійне роздратування плевральних листків кашель посилюється і стає болісним. У розпал захворювання з кашлем починає виділятися густа слизисто-гнійна мокрота. Спочатку колір мокротиння сіро-жовтий або жовто-зелений. Поступово в виділеннях з'являються прожилки крові і частинки зруйнованих легких. Це надає мокроті кров'янисті-іржавий колір. У період розпалу захворювання мокрота виділяється у великій кількості.
В результаті запалення дихальної поверхні легенів настає дихальна недостатність, яка характеризується вираженою задишкою. У перші два дні розпалу хвороби задишка з'являється при русі і звичайних фізичних навантаженнях. Поступово задишка з'являється при виконанні мінімальних фізичних навантажень і навіть у стані спокою. Іноді вона може супроводжуватися запамороченнями і вираженою стомлюваністю.
Стадія дозволу хвороби
У стадії дозволу хвороби вся симптоматика запалення легенів йде на спад.
Зникають ознаки загальної інтоксикації організму, і нормалізується температура тіла.
Кашель поступово вщухає, а мокрота стає менш в'язкою, внаслідок чого легко відділяється. Її обсяги зменшуються. Болі в грудній клітці з'являються тільки при різких рухах або сильному кашлі. Дихання поступово нормалізується, але зберігається задишка при звичайному фізичному навантаженні. Візуально спостерігається слабке відставання половини грудної клітини.
Які ускладнення може викликати пневмонія?
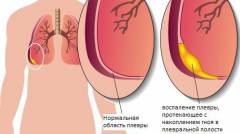 Пневмонія може протікати з різними легеневими і позалегеневими ускладненнями. Легеневі ускладнення - це ті, які зачіпають легеневу тканину, бронхи і плевру. Позалегеневі ускладнення - це ускладнення з боку внутрішніх органів.
Пневмонія може протікати з різними легеневими і позалегеневими ускладненнями. Легеневі ускладнення - це ті, які зачіпають легеневу тканину, бронхи і плевру. Позалегеневі ускладнення - це ускладнення з боку внутрішніх органів. Легеневими ускладненнями пневмонії є:
- розвиток обструктивного синдрому;
Плевритом називається запалення листків плеври, які покривають легені. Плеврит може бути сухим і вологим. При сухому плевриті в плевральної порожнини скупчуються згустки фібрину, які згодом склеюють листки плеври між собою. Основним симптомом сухого плевриту є дуже інтенсивний біль в грудній клітці. Біль пов'язана з диханням і з'являється на висоті вдиху. Щоб послабити трохи больові відчуття пацієнт намагається дихати рідше і не так глибоко. При вологому або ексудативному плевриті основним симптомом є задишка і відчуття тяжкості в грудях. Причиною тому є накопичується запальна рідина в порожнині плеври. Ця рідина тисне на легке, компрессіруя його і, таким чином, зменшуючи площу дихальної поверхні.
При плевриті швидко наростають симптоми дихальної недостатності. Шкірні покриви при цьому швидко стають ціанотичний, спостерігаються перебої в роботі серця.
емпієма
Емпієма, або гнійний плеврит, також є грізним ускладненням пневмонії. При емпіємі в плевральній порожнині накопичується не рідина, а гній. Симптоми при емпіємі аналогічні ексудативному плевриту, але виражені набагато інтенсивніше. Головною ознакою є висока температура ( 39 - 40 градусів) Гектичного характеру. Для лихоманки даного типу характерні добові коливання температури від 2 до 3 градусів. Так, температура з 40 градусів може різко впасти до 36,6. Різкі підйоми і спади температури супроводжуються ознобом і холодним потом. При емпіємі також страждає серцево-судинна система. Частота серцевих скорочень підвищується до 120 ударів на хвилину і більше.
абсцес легені
При абсцесі в легкому утворюється порожнина ( або кілька порожнин) В якій накопичується гнійний вміст. Абсцес - це деструктивний процес, тому на його місці легенева тканина руйнується. Симптоматика цього стану характеризується вираженою інтоксикацією. До певного часу абсцес залишається закритим. Але згодом він проривається. Прориватися він може в порожнину бронха або в плевральну порожнину. У першому випадку виникає рясне виділення гнійного вмісту. Гній з порожнини легкого виходить через бронх назовні. У пацієнта з'являється смердюча, рясна мокрота. У той же час стан пацієнта при прориві абсцесу поліпшується, температура спадає.
Якщо абсцес проривається в порожнину плеври, то розвивається емпієма плеври.
Розвиток обструктивного синдрому
Симптомами обструктивного синдрому є задишка і періодичні напади задухи. Пов'язано це з тим, що легенева тканина на місці колишньої пневмонії втрачає свою функціональність. На її місці розвивається сполучна тканина, Яка заміщає не тільки тканину легенів, а й її судини.
набряк легенів
Набряк є самим грізним ускладненням пневмонії, летальність при якому дуже висока. При цьому вода з судин проникає спочатку в інтерстицій легких, а потім і в самі альвеоли. Таким чином, альвеоли, які в нормі заповненим повітрям, заповнюються водою.
В такому стані людина починає швидко задихатися і стає збудженою. З'являється кашель, який супроводжується виділенням пінистої мокроти. Пульс піднімається до 200 ударів в хвилину, шкіра покривається холодним липким потом. Такий стан вимагає реанімаційних заходів.
Позалегеневими ускладненнями пневмонії є:
- токсичний шок;
- токсичний міокардит;
токсичний шок
Токсичний шок - це стан, при якому в кров пацієнта потрапляють токсини бактерій і вірусів. це невідкладний стан, При якому спостерігається поліорганна недостатність. Поліорганна недостатність означається те, що в патологічний процес залучено понад 3 органів і систем. Найчастіше страждає серцево-судинна, ниркова, травна і нервова системи. Основними симптомами є лихоманка, зниження артеріального тиску і поліморфний висип на тілі.
токсичний міокардит
Міокардитом називають ураження серцевого м'яза, в результаті чого функція її втрачається. Найбільшою кардиотропного ( вибірковістю до серцевого м'яза) Мають віруси. Тому вірусні пневмонії найчастіше ускладнюються токсичним міокардитом. Також специфічно вражають серцеву тканину такі бактерії як мікоплазма і хламідії.
Основними симптомами є порушення серцевого ритму, слабкість серцевої діяльності, задишка.
перикардит
Перикардитом називають запалення серозної оболонки, Яка покрапивает серце. Перикардит може розвиватися самостійно або передувати міокардиту. При цьому в порожнині перикарда накопичується запальна рідина, яка тисне згодом на серце і стискає його. В результаті цього розвивається основний симптом перикардиту - задишка. Крім задишки пацієнт, що страждає перикардитом, пред'являє скарги на слабкість, болі в області серця, сухий кашель.
менінгіт
менінгіт ( запалення менінгеальних оболонок мозку) Розвивається внаслідок проникнення патогенних мікроорганізмів в центральну нервову систему. Менінгіт може також бути і бактеріальним, і вірусним, в залежності від того який етіології була пневмонія.
Основними симптомами менінгіту є нудота, блювота, світлобоязнь і ригідність потиличних м'язів.
гепатит
є дуже найчастішим ускладненням атипових пневмоній. При гепатиті уражається печінкова тканина, в результаті чого печінка перестає виконувати свої функції. Оскільки печінка в організмі відіграє роль фільтра, то при її ураженні всі продукти обміну не виводяться з організму, а залишаються в ньому. При гепатиті із зруйнованих клітин печінки в кров надходить велика кількість білірубіну, що призводить до розвитку жовтяниці. Також пацієнт скаржиться на нудоту, блювоту, тупий біль у правому підребер'ї.
Які антибіотики використовуються в лікуванні пневмонії?
 Вибір того чи іншого препарату залежить від форми пневмонії і індивідуальної переносимості препарату.
Вибір того чи іншого препарату залежить від форми пневмонії і індивідуальної переносимості препарату. Препарати, які використовуються в лікуванні типовою пневмонії
| патогенний мікроорганізм | Препарати першої лінії | альтернативний препарат |
| Staphylococcus aureus |
|
|
| Srteptococcus grup A |
|
|
| Str.pneumoniae |
|
|
| Enterobacteriaceae |
|
|
Звичайно ж, щоб визначити який мікроорганізм став причиною пневмонії, потрібен час. Для цього треба виділити збудника з патологічного матеріалу, в даному випадку мокротиння. Все це займає час, якого дуже часто немає. Тому лікар емпірично підходить до цього питання. Він вибирає антибіотик з найбільш широким спектром дії. Також він враховує характер захворювання, і якщо є ознаки анаеробної інфекції, він віддасть перевагу бета-лактамних антибіотиків або карбапенемам.
Також, детально вивчивши історію хвороби пацієнта, він може припустити, якого характеру це захворювання. Якщо пацієнт нещодавно був госпіталізований, то, швидше за все, це нозокоміальна ( госпітальна) Пневмонія. Якщо в клінічній картині переважають симптоми загальної інтоксикації, і пневмонія більше схожа на кір або на свинку, то, швидше за все, це атипова пневмонія. Якщо ж це внутрішньоутробна пневмонія новонародженої дитини, то, можливо, її причиною є грамнегативні бацили або золотистий стафілокок.
Як тільки було встановлено діагноз пневмонії, призначаються антибактеріальні препарати ( якщо це бактеріальна пневмонія).
Препарати, які використовуються в лікуванні атипової пневмонії
| джерело інфекції). | ||
| Klebsiella pneumoniae |
|
|
| Legionella |
|
|
| Mycoplasma |
|
|
| Pseudomonas aeruginosa |
|
|
У лікуванні пневмонії дуже часто вдаються до різних комбінацій з антибіотиків. Незважаючи на те, що монотерапія ( лікування одним препаратом) Є золотим стандартом, вона часто буває неефективною. Погано пролікована пневмонія є основним фактором ризику для подальшого рецидиву ( повторного загострення).
Важливо відзначити, що хоч терапія антибіотиками є базовим лікуванням, в лікуванні пневмонії використовуються і інші препарати. В обов'язковому порядку антибіотикотерапія проводиться паралельно з призначенням протигрибкових препаратів ( для профілактики кандидозу) Та інших препаратів, з метою усунення основних симптомів пневмонії ( наприклад, жарознижуючих засобів для зниження температури).
Чи існує щеплення від пневмонії?
 Універсальної щеплення від пневмонії не існує. Існують деякі вакцини, які діють лише до певних мікроорганізмів. Наприклад, найвідомішою вакциною є вакцина від пневмокока. Оскільки пневмокок є одним з найбільш частих збудників пневмонії, то ця вакцина запобігає пневмококової пневмонію. Найвідомішими з них є вакцини Превенар ( США), Сінфлорікс ( Бельгія) І Пневмо-23 ( Франція).
Універсальної щеплення від пневмонії не існує. Існують деякі вакцини, які діють лише до певних мікроорганізмів. Наприклад, найвідомішою вакциною є вакцина від пневмокока. Оскільки пневмокок є одним з найбільш частих збудників пневмонії, то ця вакцина запобігає пневмококової пневмонію. Найвідомішими з них є вакцини Превенар ( США), Сінфлорікс ( Бельгія) І Пневмо-23 ( Франція).Вакцина Превенар є однією з найсучасніших і найдорожчих. Призначається вакцина в три дози з інтервалом в один місяць. Вважається, що імунітет після щеплення виробляється через місяць. Вакцина Сінфлорікс ставиться за таким же графіком, як і Превенар. Пневмо-23 є найстарішою з існуючих нині вакцин. Ставиться вона одноразово, а термін її дії близько 5 років. Істотним мінусом цього щеплення є те, що її можна ставити тільки після досягнення дворічного віку. Відомо, що новонароджені діти є найбільш вразливою категорією в плані розвитку пневмонії.
Відразу необхідно зазначити, що щеплення від пневмонії зовсім не означає, що дитина або дорослий не захворіє знову. По-перше, можна захворіти на пневмонію іншого походження, наприклад, стафілококової. А по-друге, навіть від пневмококової пневмонії імунітет формується не на все життя. Виробники вакцин попереджають, що захворіти знову після щеплення можливо, але перенесе пацієнт хвороба набагато легше.
Крім пневмококової вакцини існує щеплення від гемофільної палички. Гемофільна паличка, або паличка інфлюенци, також є частим збудником пневмонії. У Росії зареєстровані наступні три вакцини - Акт-ХІБ, Хіберікс і Пентаксим. Вони ставляться одночасно з вакциною від поліомієліту та гепатиту В.
Що стосується щеплення від вірусної пневмонії, то тут трохи складніше. Відомо, що віруси здатні мутувати, тобто видозмінюватися. Тому змоделювати вакцину проти того чи іншого вірусу дуже складно. Як тільки наука винаходить одну вакцину проти відомо вірусу, він видозмінюється, і вакцина стає вже неефективною.
Як розвивається аспіраційна пневмонія?
 Аспіраційна пневмонія - це така пневмонія, яка розвивається в результаті проникнення чужорідних речовин в легені. Чужорідними речовинами можуть бути блювотні маси, частинки їжі і інші сторонні предмети.
Аспіраційна пневмонія - це така пневмонія, яка розвивається в результаті проникнення чужорідних речовин в легені. Чужорідними речовинами можуть бути блювотні маси, частинки їжі і інші сторонні предмети. У нормі дихальні шляхи за допомогою спеціальних механізмів перешкоджають попаданню чужорідних тіл в легені. Одним з таких механізмів є кашель. Так, коли людині в бронхіальне дерево потрапляє чужорідний об'єкт ( наприклад, слина), Він починає відкашлювати його. Однак існують ситуації, коли ці механізми неповноцінні, і чужорідні частинки все-таки досягають легенів, де осідають і викликають запалення.
Аспіраційна пневмонія може розвиватися при наступних станах:
- алкогольне сп'яніння;
- наркотичне сп'яніння;
- вживання деяких ліків;
- несвідомий стан;
- сильна, неприборкана блювота;
- ранній дитячий вік.
У дітей аспіраційна пневмонія може розвинутися при проникненні в бронхи частинок їжі. Таке трапляється тоді, коли в раціон малюка починають вводити прикорм. Найбільшою небезпекою володіє каші, наприклад, гречана. Навіть одне гречане зерно, потрапивши в легені, викликає місцеве запалення.
Пневмонія - запалення легенів, це запалення одного або обох легенів, яке як правило провокується бактеріями, грибками і вірусами. Симптоми пневмонії схожі з симптомами грипу або застуди, що ускладнює постановку діагнозу. Захворювання характеризується високим рівнем смертності від нього. Однак з відкриттям пеніциліну смертність була трохи знижена. Проте в нашій країні запаленням легенів за рік в різній мірі страждає більше одного мільйона чоловік.
Пневмонія завжди провокується певними факторами. У деяких випадках ця хвороба з'являється в результаті тривалого дотримання постільного режиму - застійна пневмонія. Запалення легенів - це заразне захворювання, оскільки джерелом інфекції є хвора людина.
При хронічних захворюваннях носоглотки, проблеми з серцем, бронхіті і зниженні імунітету діагностика і стандартне лікування пневмонії можуть бути ускладнені. Запалення легенів при наявності цих захворювань протікає набагато складніше і може зажадати використання додаткових методів лікування.
Пневмонія також може провокуватися мікроорганізмами, розташованими на поверхні слизової оболонки носоглотки, горла та ротової порожнини - вони проникають глибоко в дихальні шляхи і починається запалення легенів. Якщо організм ослаблений, то запалення захоплює нові ділянки тканин легкого і пневмонія протікає серйозніше.
Шляхи передачі пневмонії
Можна виділити кілька шляхів інфікування запаленням легенів:
- Повітряно-крапельним шляхом, коли заражена людина чхає, а в його виділеннях присутні бактерії і мікроорганізми, які, опинившись в легенях здорової людини, провокують запальні інфекційні процеси.
- В результаті підвищеної активності бактерій, регулярно присутніх в носі і горлі людини. При зниженні імунітету організм не здатний чинити опір цим вірусам, вони швидко розмножуються, опускаються в легені і провокують їх запалення. Як правило, це викликано переохолодженням організму або вірусними інфекціями, Які знижують імунітет.
Діагностика та лікування пневмонії
Найчастіше, підозра на захворювання виникає при огляді у лікаря, який і направляє в подальшому для проходження додаткових діагностичних процедур з метою підтвердження або спростування своїх підозр.
Якщо ж лікар не вважав за потрібне направити вас на діагностику, ви маєте право самі попросити його призначити вам додаткове обстеження, якщо помічаєте у себе будь-які симптоми запалення легенів.
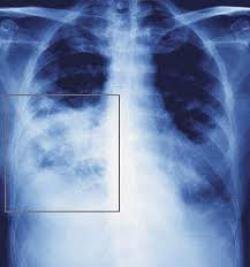 1. Основним інструментом діагностики пневмонії є рентген апарат. При такому захворюванні на рентгенограмі можна простежувати запальний осередок. Це може бути, як пайова запалення, яке охоплює тільки одну частку легкого, так і більш великий процес, що вражає обидві легеневі частки.
1. Основним інструментом діагностики пневмонії є рентген апарат. При такому захворюванні на рентгенограмі можна простежувати запальний осередок. Це може бути, як пайова запалення, яке охоплює тільки одну частку легкого, так і більш великий процес, що вражає обидві легеневі частки.
2. Крім рентгеноскопії хворий направляється на лабораторний аналіз вмісту мокротиння, яка виділяється при відкашлювання. Цей аналіз корисний для визначення природи виникнення вогнища запалення. Так, наявність бактерій, вірусів і мікроорганізмів вказує на інфекційний процес в організмі.
Тут дуже важливо, щоб мокрота після відкашлювання якомога швидше була направлена \u200b\u200bв лабораторію на дослідження, щоб лаборант зміг визначити наявність інфекції.
3. Крім того, ще одним методом діагностики є аналіз крові. Тут про бактеріальної або вірусної формі пневмонії говорить перевищує норму рівень білих кров'яних тел.
4. Бронхоскопія - досить точний спосіб діагностики пневмонії, який не тільки сприяє постановці діагнозу, але і допомагає повністю дослідити бронхи. Сам процес процедури полягає в тому, що через тонку трубку, яку проводять через ніс або рот пацієнта в легені, лікар вивчає бронхи і в разі потреби здійснює забір слизового вмісту з вогнища запалення.
Процедура досить неприємна для пацієнта і проводиться тільки в крайніх випадках.
Лікування пневмонії повинно бути комплексним і краще якщо воно здійснюється в стаціонарі. Однак при легкій формі допустимо і амбулаторне лікування. Але в цьому випадку, щоб не допустити ускладнень, таких як загострення пневмонії або перехід в хронічну форму, хворому необхідно точно дотримуватися всіх рекомендацій лікаря, і в першу чергу дотримуватися постільного режиму протягом усього періоду лихоманки, інтоксикації або якщо присутні інші симптоми пневмонії легенів.
 Що стосується медикаментозного лікування, то тут, безумовно, визначальне значення відводиться антибактеріальних препаратів. При цьому лікар визначає максимально ефективний засіб з низькою токсичністю, враховуючи індивідуальні особливості хворого. Крім того, визначаються способи введення препарату в організм пацієнта.
Що стосується медикаментозного лікування, то тут, безумовно, визначальне значення відводиться антибактеріальних препаратів. При цьому лікар визначає максимально ефективний засіб з низькою токсичністю, враховуючи індивідуальні особливості хворого. Крім того, визначаються способи введення препарату в організм пацієнта. 
Так, при легкій формі пневмонії антибіотик рекомендується приймати всередину у формі таблеток або капсул. Якщо ж у хворого серйозна форма захворювання, то, як правило, призначаються внутрішньом'язові або внутрішньовенні ін'єкції препарату.
У комплексній терапії використовуються і деякі немедикаментозні методи, такі як:
- гірчичні обгортання;
- ультрафіолетове опромінення грудної клітки;
- електрофорез та інші методи фізлеченія;
- дихальна гімнастика;
- фітотерапевтичні рекомендації.
Так, при кашлі допомагає настій кореня алтеї лікарської: 3 чайні ложки сухої сировини заливають склянкою окропу, настоюють 20-30 хвилин і приймають протягом дня по столовій ложці кожні 2 години.
 Хвороба пневмонія передбачає дотримання і харчового раціону, в якому повинен дотримуватися баланс білків, жирів, вуглеводів і вітамінів. Так, хворому на запалення легенів рекомендується пити якомога більше води - до 2,5-3 літрів рідини в день. Також корисно вживати фруктові, овочеві, ягідні соки і вітамінні чаї, а також морси з ягід журавлини, смородини, агрусу. Для стабільної роботи кишечника хворому не завадить їсти чорнослив, пити компоти з ревеню, вживати в їжу відварну буряк з рослинним маслом, кефір.
Хвороба пневмонія передбачає дотримання і харчового раціону, в якому повинен дотримуватися баланс білків, жирів, вуглеводів і вітамінів. Так, хворому на запалення легенів рекомендується пити якомога більше води - до 2,5-3 літрів рідини в день. Також корисно вживати фруктові, овочеві, ягідні соки і вітамінні чаї, а також морси з ягід журавлини, смородини, агрусу. Для стабільної роботи кишечника хворому не завадить їсти чорнослив, пити компоти з ревеню, вживати в їжу відварну буряк з рослинним маслом, кефір.
Ускладнення при лікуванні
В даний час з'явилася велика кількість бактерій, стійких до лікарських препаратів, Що послаблює дії більшості існуючих антибактеріальних препаратів і відповідно робить лікування малоефективним.
У зв'язку з цим необхідно обов'язково проходити обстеження, щоб виявити причину захворювання. Так, вірулентні віруси і бактерії можна побороти тільки застосовуючи комплексну терапію, що включає в себе два-три антибіотика і додаткові медичні препарати в залежності від форми запалення - антигрибкові, противірусні і т.д.
Тільки правильно і вчасно встановлений діагноз забезпечує швидке одужання і запобіжить наступ ймовірних ускладнень після хвороби.
Ускладненнями можуть виступати, як захворювання серцево-судинної системи, різні неврологічні захворювання, так і захворювання органів шлунково-кишкового тракту.
Як правило, всі хворі на пневмонію відчувають такі перші симптоми пневмонії: слабкість, зниження працездатності, пітливість, швидку стомлюваність. У них знижується апетит і порушується сон. Далі зазначається лихоманка з підйомом температури до 38-40 С. З'являється кашель, як правило з відходженням рясної мокроти, задишка, як при фізичному навантаженні, так і в стані спокою. У деяких випадках хворі відчувають неприємні відчуття або болю в ділянці грудної клітки. У більш літніх людей можуть переважати симптоми загальної інтоксикації.
При прослуховуванні хворого на пневмонію над вогнищем захворювання прослуховуються хрипи різного характеру (частіше хрипи). При простукуванні грудної клітини відзначається притуплення звуку над вогнищем запалення.
Однак у кожного п'ятого пацієнта локальних симптомів пневмонії може і не відзначатися.

Пневмонія небезпечна тим, що її дуже непросто діагностувати і час, витрачений на постановку діагнозу, може бути втрачено, що може спричинити серйозні наслідки. Симптоми пневмонії, як правило, бувають схожі з симптомами застуди або грипу.
Залежно від характеру протікання і виникнення, виділяють наступні види пневмонії:
- крупозна;
- вірусна;
- прикоренева;
- грибкова;
- прихована.
Розглянемо конкретніше симптоми пневмонії в залежності від її виду.
крупозна пневмонія
Крупозна пневмонія - це різновид пневмококової пневмонії, в ході перебігу якої можливе ураження частки легкого. До симптомів такого виду пневмонії відносяться:
вірусна пневмонія
Ознаками вірусного ураження легень є:
- лихоманка;
- слабкість і нездужання;
- нудота і блювота;
- ломота, біль в суглобах і м'язах;
- нежить;
- сухий кашель, що переходить у мокрий;
- гній в мокроті.
прикоренева пневмонія
Діагностувати цей вид пневмонії вельми непросто.  Пояснюється це тим, що вогнище запалення формується на кореневому легкого. Як правило, проводять рентгенівський знімок легких, але в цьому випадку є ймовірність сплутати його з туберкульозом або раком бронхів. Таке захворювання виражається наступними симптомами:
Пояснюється це тим, що вогнище запалення формується на кореневому легкого. Як правило, проводять рентгенівський знімок легких, але в цьому випадку є ймовірність сплутати його з туберкульозом або раком бронхів. Таке захворювання виражається наступними симптомами:
- підвищення температури;
- кашель;
- підвищений рівень лейкоцитів у крові.
грибкова пневмонія
Цей різновид пневмонії, як правило, провокується кандидамиозом, стрептотріхоз або бластомікоз. Інфікування трапляється при вдиханні суперечок грибкової бактерії, які можуть перебувати на гнилих дошках, цвілі, в сирих приміщеннях. Симптоми можуть бути різні в залежності від виду бактерій, що викликали захворювання. Однак є і загальні ознаки:
- кашель;
- підвищена температура;
- м'язові болі.
хламідіозная пневмонія
Виділяють також окремий вид атипової пневмонії, яка провокується хламідіями. Симптоми пневмонія, викликаної хламідіями, є наступне:
- ознаки простудного захворювання;
- переростання в бронхіт;
- слабкість;
- підвищена температура;
- інтоксикація організму;
- сиплий голос;
- посилення нападів кашлю;
- чутні хрипи в легенях.
Ознаки прихованої і хронічної форми захворювання
Найбільш небезпечною формою захворювання є прихована пневмонія, яку практично неможливо визначити через відсутність підвищеної температури у хворого, кашлю та інших основних симптомів. При цьому у пневмонії без кашлю симптоми свої все-таки є, за якими досвідчений лікар і діагностує це захворювання:

Якщо вчасно не діагностувати гостру пневмонію і не займатися лікуванням, то захворювання може перейти в хронічну форму. Також це може бути викликано ускладненнями на деструкцію легень після гострої форми хвороби. Симптомами хронічної пневмонії є:
- жорсткість дихання;
- часте серцебиття;
- симптоми інтоксикації;
- зміна складу крові;
- задишка;
- деформація грудної клітини;
- вологий кашель з гнійними виділеннями без запаху;
- запалення носоглотки і порожнини рота;
- утруднене дихання;
- полигиповитаминоз;
- гипопротеинемия.

Пневмонія або запалення легенів - дуже поширене і небезпечне захворювання, яке може привести до летального результату. Тому не варто нехтувати появою симптомів цього захворювання. Дуже важливо при їх виникненні миттєво взятися за лікування. А для цього не зайвим буде вивчити всі перераховані вище симптоми.




